Was sind Rückenschmerzen?
Rückenschmerzen ist ein Sammelbegriff für alle Beschwerden rund um die Wirbelsäule. Die Gründe für Rückenschmerzen können ganz unterschiedlicher Natur sein. Zu den häufigsten Erkrankungen des Rückens gehören Bandscheibenvorfall, Hexenschuss (Lumbago), Wirbelkörperfraktur, Arthritis, Osteoporose, Skoliose und Stenose.

Kreuzschmerzen: Wenn die Wirbelsäule Sorgen macht
Kreuzschmerzen, ob akut oder chronisch, ob spezifisch oder unspezifisch – Rückenschmerzen, waren laut einer Studie der Krankenkasse DAK Gesundheit im ersten Halbjahr 2019 bei jeder fünften Krankschreibung der Grund für den Arbeitsausfall. Damit sind Probleme rund um die Wirbelsäule die häufigste Ursache für Fehltage.
©iStock / humonia
Für viele Patienten mit chronischen Rückenschmerzen beginnt eine Odyssee durch Arztpraxen unterschiedlicher Fachrichtungen: Hausarzt, Orthopäde, Radiologe, manchmal auch Psychologe. Die richtige Diagnose bei Rückenschmerzen ist oft schwierig, weil lange nicht immer körperliche Ursachen festzustellen sind. Dann spricht man in der Medizin von unspezifischen Rückenschmerzen. Bei spezifischen Rückenschmerzen dagegen ist die Ursache eindeutig, zum Beispiel ein Bandscheibenvorfall.
Schmerzen im unteren Rücken
Schmerzen im unteren Rücken können ganz unterschiedliche Ursachen haben. Zu den häufigsten gehören:
- Bandscheibenvorfall: Ein Teil des Gallertkerns zwischen den Wirbelkörpern wölbt sich vor oder tritt sogar aus. Drückt das Gewebe dabei auf die Nervenwurzeln des Rückenmarks, entstehen starke Schmerzen.
- Muskel- oder Bänderzerrungen: Entstehen häufig durch Überanstrengung, Verletzungen oder ungewohnte Belastung.
- Arthritis: Entzündungen von Gelenken im unteren Rückenbereich.
- Osteoporose: Knochen verlieren an Dichte und Festigkeit und können leichter brechen.
- Wirbelgleiten / Gleitwirbel: Dies ist eine Erkrankung, bei der sich ein Wirbelkörper gegenüber einem anderen verschiebt und auf Nerven im Rücken drückt.
- Morbus Bechterew oder Spondylitis ankylosans: Eine chronisch entzündliche Erkrankung, die fast immer die Wirbelsäule betrifft.
- Schwangerschaft: Das Gewicht des Fötus kann auf den unteren Rückenbereich drücken und dort Schmerzen verursachen.

©iStock / peterschreiber.media

©iStock / PeopleImages
Nackenschmerzen
Nackenschmerzen können wie auch Schmerzen im unteren Rücken vielfältige Ursachen haben. Dazu zählen unter anderem:
- Verspannungen und Verkrampfungen: Nackenschmerzen können durch Verspannungen und Verkrampfungen der Muskeln im Nackenbereich verursacht werden, die durch schlechte Körperhaltung, Stress oder übermäßige Belastung entstehen können.
- Verletzungen: Schleudertrauma, Wirbelkörperfrakturen oder Verstauchungen.
- Arthritis: Verschiedene Arten von Arthritis, wie rheumatoide Arthritis oder Osteoarthritis, können auch Nackenschmerzen verursachen.
- Nervenkompression: Hernien oder Vorwölbungen der Bandscheiben drücken im Nackenbereich auf die Nerven.
- Kyphose oder Buckel: Degeneration der Wirbelsäule.
- Falsches Schlafen: Eine falsche Schlafposition oder ein schlechtes Kissen können zu schmerzhaften Nackenverspannungen führen.
- Tumoren: In seltenen Fällen können Tumoren oder andere ernsthafte Erkrankungen für Nackenschmerzen verantwortlich sein.

Bandscheibenvorfall
Ein Bandscheibenvorfall kündigt sich häufig an. Die Bandscheiben befinden sich zwischen den Wirbelkörpern der Wirbelsäule und dienen als Stoßdämpfer, um Stöße und Belastungen beim Bewegen und Heben abzufedern. Wer länger als eine Woche starke Rückenschmerzen im Kreuz hat, die womöglich noch in Beine oder Arme ausstrahlen, sollte unbedingt einen Arzt aufsuchen. Auch Lähmungserscheinungen, Taubheitsgefühl, Blasen- oder Darmstörungen machen einen Gang zum Arzt unausweichlich.
©iStock / libre de droit
Verursacht wird ein Bandscheibenvorfall, weil sich ein Teil des Gallertkerns zwischen den Wirbelkörpern vorwölbt oder sogar austritt. Drückt das Gewebe auf die Nervenwurzeln des Rückenmarks, entstehen starke Schmerzen. Manchmal treten auch Gefühlsstörungen auf, zum Beispiel ein Kribbeln oder sogar Lähmungen.
Durch eine Röntgenaufnahme der Wirbelsäule kann der Arzt verlässlich erkennen, ob sich die Bandscheiben verschoben haben. Bis zu 90 Prozent aller Vorfälle und Beschwerden bekommt der Patient durch eine konservative Therapie in den Griff. Sie setzt sich aus zwei Grundpfeilern zusammen:
- Rückenschmerzen lindern – Medikamente wie Paracetamol, Ibuprofen oder Diclofenac, sowie Wärme durch Fango- und Moorpackungen, Rotlicht
- Physiotherapie und Bewegung – krankengymnastische Übungen, welche die Wirbelsäule entlasten und den Muskelaufbau der tieferen Rückenmuskulatur fördern, sowie einfache Kräftigungsübungen, Yoga oder Pilates, was den Rücken wieder fit macht
Bandscheibenvorfall LWS (Lendenwirbelsäule)

Typische Symptome eines Bandscheibenvorfalls in der LWS sind Schmerzen im unteren Rückenbereich, die sich bis in die Hüfte, das Gesäß und die Beine ausbreiten können. Die Schmerzen können stechend oder brennend sein und von Taubheit, Kribbeln oder Muskelschwäche in den Beinen begleitet werden. Einige Menschen haben auch Schwierigkeiten beim Stehen, Gehen oder Sitzen für längere Zeit.
Bandscheibenvorfall HWS (Halswirbelsäule)
Klassische Symptome eines Bandscheibenvorfalls in der HWS sind Nackenschmerzen, die sich bis in die Schulter und den Arm ausbreiten können. Es können auch Taubheitsgefühle, Kribbeln oder Schwäche in Arm und Hand auftreten. In einigen Fällen führt ein Bandscheibenvorfall in der HWS auch zu Kopfschmerzen und Schwindel.

©iStock / PeterHermesFurian

©iStock / Tonpor Kasa
Bandscheiben-OP gegen Rückenschmerzen
Eine Bandscheiben-OP (Operation an der Bandscheibe) ist die letzte Option, wenn konservative Rücken-Therapien nicht angeschlagen haben oder Nerven absterben und eine Querschnittslähmung droht. Das ist aber nur bei zwei Prozent der Patienten erforderlich, schreibt Faktencheck Gesundheit.
Die Operation an der Bandscheibe ist ein chirurgischer Eingriff, bei dem ein Teil oder die gesamte Bandscheibe entfernt oder repariert wird. Zu den häufigsten Bandscheibenerkrankungen, die eine OP erfordern, gehören Bandscheibenvorfall, Spinalstenose und Degeneration der Bandscheiben.
Es gibt verschiedene Arten von Bandscheibenoperationen, darunter:
- Diskektomie: Ein Teil der Bandscheibe wird entfernt, um den Druck zu mindern und so Nerven und Gewebe zu entlasten.
- Laminektomie: Ein Teil des Wirbelbogens wird entfernt, um mehr Platz für die Nerven zu schaffen.
- Fusion: Zwei oder mehr Wirbel werden dauerhaft miteinander verschmolzen, um die Stabilität der Wirbelsäule zu erhöhen.
Jede Art von Operation birgt jedoch ein gewisses Risiko. Deswegen ist es wichtig, die Vor- und Nachteile einer Bandscheiben-OP mit einem erfahrenen Chirurgen zu besprechen, bevor eine Entscheidung getroffen wird. Der Buchautor und renommierte Orthopäde Martin Marianowicz aus München (Aufs Kreuz gelegt: Warum 80 % der Rückenoperationen überflüssig sind) schreibt: „In vielen Kliniken ist die Wirbelsäulenchirurgie die wirtschaftlich wichtigste Abteilung. Und weil jede Klinik sich rechnen muss, werden diese OPs nicht reduziert.“

Morbus Bechterew oder Spondylarthritis ankylosans
Morbus Bechterew ist ein anderer Name für Spondylarthritis ankylosans, eine chronisch entzündliche Erkrankung der Wirbelsäule, von der aber auch andere Gelenke betroffen sein können. Morbus Bechterew ist eine Autoimmunerkrankung, bei der das fehlgesteuerte Immunsystem das körpereigene Gewebe angreift, was zu Entzündungen und Schmerzen führt.
©iStock / Chinnapong
Morbus Bechterew: Symptome
Zu den typischen Symptomen von Morbus Bechterew gehören Rückenschmerzen und Steifheit, insbesondere in den frühen Morgenstunden oder nach längeren Phasen der Inaktivität. Die Schmerzen können auch in anderen Gelenken wie Hüfte, Schultern, Knien oder Füßen auftreten. Die Beweglichkeit kann eingeschränkt sein. Es fällt zum Beispiel schwer, sich zu bücken. Im Laufe der Zeit können die betroffenen Gelenke sich versteifen und in extremen Fällen kann es zu einer Versteifung der gesamten Wirbelsäule kommen.
Weitere Symptome können Müdigkeit, Augenentzündungen, Veränderungen im Harntrakt oder Verdauungstrakt und Entzündungen in anderen Teilen des Körpers sein.
Die Erkrankung beginnt typischerweise im jungen Erwachsenenalter und betrifft Männer häufiger als Frauen.

©iStock / Dean Mitchell
Morbus Bechterew: Symptome bei Frauen

Die Morbus-Bechterew-Symptome bei Frauen sind ähnlich wie bei Männern, können jedoch je nach individuellem Fall variieren. Frauen mit Morbus Bechterew können auch Schmerzen und Steifheit in der Brust spüren, insbesondere wenn sie tiefe Atemzüge nehmen oder sich ausstrecken. Dies kann auf eine Entzündung der Rippen oder der Brustwirbelsäule zurückzuführen sein. Morbus Bechterew kann Symptome haben, die von Person zu Person variieren. Einige Frauen haben möglicherweise keine Symptome.
Morbus Bechterew: Behandlung
Die Behandlung von Morbus Bechterew beinhaltet eine Kombination aus Medikamenten zur Linderung von Schmerzen und Entzündungen, Bewegungstherapie und Physiotherapie zum Erhalt der Beweglichkeit der Gelenke und der Wirbelsäule sowie unterstützende Maßnahmen wie Ergotherapie und Hilfsmittel zur Verbesserung der Lebensqualität. Einige Patienten profitieren auch von operativen Eingriffen, um die Beweglichkeit der Gelenke wiederherzustellen.

©iStock / Albina Gavrilovic

Idiopathische Skoliose
Idiopathische Skoliose bedeutet: Die Ursache für die Skoliose ist nicht bekannt. Skoliose selbst bezeichnet eine seitliche Krümmung der Wirbelsäule. Abgesehen von der idiopathischen Skoliose gibt es verschiedene Faktoren, die zu einer Skoliose führen können. Dazu gehören angeborene Defekte der Wirbelsäule, Muskel- oder Nervenerkrankungen, Verletzungen und Erkrankungen wie Osteoporose.
©iStock / Albina Gavrilovic
Skoliose: Symptome

Eine Skoliose kann verschieden starke Symptome haben – von milden bis sehr schweren Fällen. Die Krümmung kann dazu führen, dass der Kopf oder die Schultern schief stehen, ein Schulterblatt höher als das andere erscheint oder dass eine Seite des Beckens höher ist als die andere. In einigen Fällen kann die Krümmung der Wirbelsäule auch dazu führen, dass die Organe im Brust- oder Bauchraum beeinträchtigt werden, und Atem- oder Verdauungsprobleme verursachen.
Skoliose: Diagnose und Behandlung

Die Diagnose von Skoliose erfolgt durch eine körperliche Untersuchung, bei der der Arzt den Rücken des Patienten auf Krümmungen oder andere Abnormalitäten untersucht. Eine Röntgenuntersuchung kann helfen, den Grad der Krümmung der Wirbelsäule zu bestimmen.
Die Behandlung von Skoliose hängt vom Grad der Krümmung und dem Alter des Patienten ab. In einigen Fällen wird möglicherweise keine Behandlung benötigt, insbesondere bei milden Fällen von Skoliose. In schwereren Fällen können jedoch eine konservative Behandlung wie Physiotherapie, spezielle Übungen und Korsetts erforderlich sein, um die Krümmung zu verbessern oder zu verhindern, dass sie sich verschlechtert. Und in schweren Fällen kann eine Operation notwendig sein, um die Wirbelsäule zu stabilisieren und die Krümmung zu reduzieren.

Iliosakralgelenk: ISG-Blockade
Das Iliosakralgelenk, kurz ISG, ist der Grobmotoriker unter den Großgelenken. Bewusst bewegt wird es nie, sollte es aber eines Tages zu einer ISG-Blockade kommen – und das erleben etwa 80 Prozent der Deutschen mindestens einmal in ihrem Leben –, lässt der Schmerz keinen Zweifel, wo genau dieses Gelenk sitzt.
©iStock / Jan-Otto
ISG-Syndrom
Das Kreuzbein-Darmbein-Gelenk ist die sensible Dehnungsfuge der inneren Hüfte zwischen Rücken und Bein. Muskeln und Bandstrukturen halten und stabilisieren das Iliosakralgelenk, kurz ISG. Das Gelenk ist, obwohl nur wenig beweglich, an nahezu jeder körperlichen Aktivität beteiligt. Das bedeutet, es funktioniert wie ein Stoßdämpfer. Beim Joggen etwa entsteht beim Auftreten eine Belastung, die über die Beine an den Beckenring weitergeleitet, dort abgefangen und anschließend an den Rumpf und die Wirbelsäule weitergegeben wird. Verkantet sich die Gelenkfläche durch Fehlbelastungen, Verschleißerscheinungen oder Unfälle, entsteht das ISG-Syndrom. Dann verursacht nicht mehr nur Laufen Schmerzen im unteren Rücken.


©iStock / Bojan89
ISG-Blockade lösen: Stoßwellentherapie
Spätestens wenn die zumeist einseitigen Schmerzen im unteren Rückenbereich mehrere Tage anhalten und sich bis zur Bewegungsunfähigkeit steigern, wenden sich die meisten Patienten an den Arzt. Nach der Diagnose durch Kernspin kann der Mediziner eine Stoßwellentherapie, Eigenblutinjektionen, pulsierende Magnetfelder oder sensomotorischen Trainingsprogramme verschreiben, um die ISG-Blockade zu lösen.

Hexenschuss, Lumbago oder akutes Lumbalsyndrom
Hexenschuss – ein ruckartiges Heben im Haushalt oder eine ungewöhnliche Drehung beim Sport und Zack, schon sind da diese heftigen Schmerzen im unteren Rücken. Wer vom Hexenschuss oder Lumbago oder vom akuten Lumbalsyndrom getroffen wird, ist von jetzt auf gleich fast wie gelähmt. Bloß nicht bewegen, ist der erste Gedanke. Mit solchen Schmerzen im unteren Rücken im Bereich der Lendenwirbelsäule (LWS) kann niemand mehr aufrecht gehen. Unwillkürlich nehmen die Betroffenen eine Schonhaltung ein.
©iStock / Khosrork
Hexenschuss-Symptome
Hexenschuss ist eine plötzlich auftretende, starke Schmerzreaktion im Bereich des unteren Rückens. Zu den typischen Hexenschuss-Symptomen gehören:
- Starke, stechende Schmerzen im unteren Rücken, die plötzlich auftreten und sich oft durch Bewegung verschlimmern.
- Eingeschränkte Beweglichkeit des Rückens, besonders beim Beugen, Drehen oder Heben von Gegenständen.
- Verhärtung der Muskulatur im betroffenen Bereich des Rückens.
- Möglicherweise Taubheitsgefühle, Kribbeln oder ein Brennen im Bereich des unteren Rückens.

©iStock / Povozniuk
Hexenschuss-Ursache

Lumbalsyndrom Hexenschuss: Ursache kann eine falsche Körperhaltung ebenso wie Überlastung sein.
Hexenschüsse können sehr schmerzhaft sein und durch einfache Bewegungen wie Bücken oder Heben von Gegenständen ausgelöst werden. Ein Hexenschuss entsteht in der Regel durch eine plötzliche Verletzung oder Überlastung der Muskeln im unteren Rückenbereich. Verschiedene Faktoren können einen Hexenschuss oder Lumbago begünstigen. Hier mögliche Hexenschuss-Ursachen:
- Eine falsche Körperhaltung bei der Arbeit oder beim Sitzen kann dazu führen, dass die Muskeln im unteren Rückenbereich übermäßig belastet werden und verkrampfen.
- Mangelnde körperliche Aktivität kann dazu führen, dass die Muskeln im unteren Rückenbereich schwächer werden und anfälliger für Verletzungen und Überlastungen sind.
- Eine Verletzung, wie zum Beispiel ein Sturz oder ein Autounfall, kann dazu führen, dass sich die Muskeln im unteren Rückenbereich verkrampfen oder verletzt werden.
- Bei schwerer körperlicher Arbeit oder beim Sport besteht die Gefahr, dass die Muskeln im Bereich der Lendenwirbelsäule überlastet werden.
- Stress kann ebenfalls zu einer Verkrampfung der Lendenwirbel-Muskulatur führen.
Was hilft gegen Hexenschuss?
- Wärmebehandlung: Eine Wärmflasche oder ein warmes Bad kann helfen, die Muskeln zu entspannen und die Schmerzen zu lindern.
- Schmerzmedikation: Rezeptfreie Schmerzmittel wie Ibuprofen oder Paracetamol können akut die starken Schmerzen lindern.
- Physiotherapie: Hilft, die Muskeln im Bereich der Lendenwirbelsäule zu stärken und zu dehnen. Das macht sie unanfälliger für Verletzungen.
- Ruhe: Übermäßige Bewegung und Belastung des betroffenen Bereichs vermeiden, damit der Heilungsprozess nicht gestört wird.
- Akupunktur: Schmerzen und Entzündungen können reduziert, die Heilung beschleunigt werden.
Auch wenn die Kreuzschmerzen beim Hexenschuss qualvoll sind, ein akuter Lumbago ist meistens harmlos. Ein Hexenschuss kommt und geht wie ein Schnupfen.

©iStock / solidcolours

Ischialgie: Ischiasnerv eingeklemmt
Ein eingeklemmter Ischiasnerv, auch Ischialgie oder Ischiassyndrom genannt, tritt auf, wenn der Nerv durch Verletzung, Entzündung oder Druck gereizt wird. Der Ischiasnerv ist der größte Nerv im Körper und verläuft vom unteren Rücken bis zum Bein und Fuß.
©iStock / wildpixel
Die Symptome eines eingeklemmten Ischiasnervs können unterschiedlich sein und hängen von der Schwere und Dauer der Kompression ab. Zu den häufigsten Anzeichen gehören:
- Schmerzen im unteren Rücken, Gesäß und Bein, die sich beim Sitzen oder Stehen verschlimmern
- Taubheitsgefühl oder Kribbeln im Bein oder Fuß
- Schwäche oder Muskelschwund im betroffenen Bein
- Einschränkung der Beweglichkeit des betroffenen Beins
- Schmerzen beim Husten, Niesen oder Lachen
Ischialgie: Behandlung

Eine leichte Ischialgie kann in der Regel mit Schmerzmitteln, Wärme– oder Kälteanwendungen und Dehnübungen behandelt werden. Bei schwereren Fällen kann eine konservative Therapie, wie zum Beispiel Physiotherapie, Akupunktur oder eine Injektion von Medikamenten in den betroffenen Bereich, helfen. In seltenen Fällen ist eine Operation zur Ischialgie-Behandlung erforderlich, um den Druck auf den Nerv zu entlasten.

Lumboischialgie
Die Lumboischialgie ist eine der häufigsten Ursachen für Rückenschmerzen. Sie tritt häufig aufgrund von Bandscheibenvorfällen, Wirbelkanalstenosen, degenerativen Erkrankungen der Wirbelsäule oder Verletzungen auf. Die Diagnose wird in der Regel durch eine gründliche körperliche Untersuchung und Bildgebung wie zum Beispiel einer Magnetresonanztomographie (MRT) oder Computertomographie (CT) gestellt. Die Behandlung umfasst in der Regel Schmerzmedikamente, Physiotherapie und in schweren Fällen auch chirurgische Eingriffe.
©iStock / PhonlamaiPhoto
Eine Lumboischialgie entsteht häufig als Folge einer Reizung oder Kompression der Nerven im unteren Rückenbereich und in den Beinen. Der Schmerz wird als stechend oder brennend beschrieben und kann vom unteren Rücken bis in die Beine ausstrahlen. Typischerweise betrifft es eine Seite des Körpers, kann aber auch beidseitig auftreten.

Morbus Scheuermann oder juvenile Osteochondrose
Morbus Scheuermann, auch bekannt als juvenile Osteochondrose der Wirbelsäule oder juvenile Kyphose, ist eine Erkrankung, bei der es zu einer Wachstumsstörung der Wirbelkörper kommt. Diese Erkrankung tritt in der Regel während des Wachstums im Jugendalter auf und betrifft meist die Brustwirbelsäule (BWS).
©iStock / AaronAmat
Typischerweise führt juvenile Osteochondrose (Morbus Scheuermann) zu einer abnormen Krümmung der Wirbelsäule nach vorne, was zu einer Rundung des oberen Rückens (Kyphose) führt. Die Ursache der Erkrankung ist nicht vollständig geklärt, vermutlich ist es eine Kombination aus genetischen Faktoren und Belastungen durch Sport oder körperliche Aktivitäten.
Die Behandlung von Morbus Scheuermann kann von konservativen Methoden wie Physiotherapie und Korsetts bis hin zur Operation reichen, insbesondere wenn die Krümmung der Wirbelsäule fortgeschritten ist und starke Schmerzen oder Probleme beim Atmen verursacht. Eine frühzeitige Diagnose und Behandlung kann dazu beitragen, das Fortschreiten der Krankheit zu verlangsamen und die Symptome zu lindern.

Kyphose oder Buckel
Es gibt verschiedene Formen der Kyphose, je nach Ursache und Ausprägung. Eine der häufigsten Formen ist die Alterskyphose, die im Alter aufgrund von Knochenschwund und Muskelabbau auftreten kann. Eine andere Form ist die juvenil idiopathische Kyphose, die in der Adoleszenz auftritt und deren Ursache unbekannt ist (idiopathisch).
©iStock / Sudowoodo
Eine Kyphose kann zu verschiedenen Symptomen führen, wie zum Beispiel Rückenschmerzen, Muskelverspannungen, Atembeschwerden oder eine schlechte Körperhaltung. In schweren Fällen kann eine Kyphose auch zu einer Einschränkung der Lungenfunktion und einer Beeinträchtigung der Herz-Kreislauf-Funktion führen.
Die Behandlung einer Kyphose hängt von der Ursache und der Schwere der Erkrankung ab. In milden Fällen kann eine Physiotherapie und gezieltes Training der Rückenmuskulatur helfen, die Symptome zu lindern. In schweren Fällen ist oft eine Operation erforderlich, um die Wirbelsäule zu korrigieren und die Symptome zu verbessern.

Spondylolisthesis, Gleitwirbel oder Wirbelgleiten
Das Wort „Spondylolisthesis“ stammt aus dem Griechischen, bedeutet Wirbelgleiten oder auch Gleitwirbel. Spondylolisthesis ist eine Wirbelsäulenerkrankung, bei der ein Wirbelkörper gegenüber dem darunterliegenden Wirbelkörper nach vorne verschoben ist. Die Erkrankung kann in jedem Abschnitt der Wirbelsäule auftreten, ist aber am häufigsten im Bereich der Lendenwirbelsäule (L5–S1) zu finden.
©iStock / Henadzi Pechan
Häufige Ursache: Spondylolyse
Häufige Ursache für Gleitwirbel ist eine angeborene Fehlbildung des Wirbelbogens, die als Spondylolyse bezeichnet wird. Dabei ist der Wirbelbogen nicht vollständig geschlossen. So entsteht eine Schwachstelle im Knochen, durch die der Wirbelkörper nach vorne rutschen kann. Als Ursache ebenfalls möglich ist eine Überlastung der Wirbelsäule durch wiederholte Bewegungen, wie bei bestimmten Sportarten oder Berufen.
Die Symptome von Spondylolisthesis können variieren, je nach Schweregrad der Erkrankung und betroffenem Abschnitt der Wirbelsäule. Zu den Symptomen können Rückenschmerzen, Muskelverspannungen, Taubheitsgefühle oder Schmerzen in den Beinen gehören. In schweren Fällen kann Spondylolisthesis auch zu neurologischen Symptomen führen, wie zum Beispiel Schwäche in den Beinen oder Probleme mit der Blasen- und Darmfunktion.
Die Behandlung von Spondylolisthesis hängt von der Schwere der Erkrankung und den Symptomen ab. In milden Fällen können konservative Behandlungsmethoden wie Physiotherapie und Schmerzmedikation helfen. In schweren Fällen kann eine Operation erforderlich sein, um die Wirbelsäule zu stabilisieren und den Wirbelkörper in die korrekte Position zurückzubringen.

©iStock / Ozgu Arslan

Spina bifida (Offener Rücken)
Spina bifida ist eine angeborene Fehlbildung der Wirbelsäule, bei der sich die Wirbelbögen nicht vollständig schließen. Spina bifida kommt aus dem Lateinischen und bedeutet „gespaltener Wirbelkanal“. Die Fehlbildung kann in verschiedenen Schweregraden auftreten, von sehr leicht bis sehr schwer.
©iStock / kali9

©iStock / damircudic
Spina bifida-Vorsorge: Folsäure (Folat oder Vitamin B9)
Die genaue Ursache für Spina bifida ist nicht bekannt, möglicherweise spielen sowohl genetische als auch Umweltfaktoren eine Rolle. Sicher scheint, dass Frauen das Risiko für einen offenen Rücken bei ihrem Nachwuchs reduzieren können, wenn sie während der Schwangerschaft ausreichend Folsäure (Vitamin B9) zu sich nehmen.
Die Symptome von Spina bifida können je nach Schweregrad der Fehlbildung variieren. Bei sehr schweren Fällen kann es zu einer Lähmung der unteren Körperhälfte und zu Blasen- und Darmproblemen kommen. In milderen Fällen können die Symptome weniger ausgeprägt sein und lediglich eine leichte Beeinträchtigung der Motorik oder der Sensibilität zur Folge haben.
Die Behandlung von Spina bifida hängt vom Schweregrad und den Symptomen ab. In schweren Fällen kann eine Operation erforderlich sein, um den offenen Wirbelkanal zu schließen und das Rückenmark zu schützen. Bei leichten Fällen können verschiedene Therapien, wie Physiotherapie oder Ergotherapie, helfen, die Symptome zu lindern und die Lebensqualität zu verbessern.

Lumbalgie: Schmerzen im unteren Rücken links und rechts
Lumbalgie ist kein eigenes Krankheitsbild, sondern beschreibt ein Symptom: starke Schmerzen im unteren Rücken links und rechts. Lumbalgie kann durch eine Vielzahl von Erkrankungen und Verletzungen der Lendenwirbelsäule verursacht werden. Die meisten Fälle von Lumbalgie sind auf Muskelverspannungen oder Verletzungen der Weichteile zurückzuführen, können aber auch durch Erkrankungen wie Bandscheibenvorfälle, Wirbelkörperfrakturen, Wirbelkanalstenosen oder Entzündungen verursacht werden.
©iStock / Svitlana Hulko
Da Lumbalgie ein Symptom und kein eigenständiges Krankheitsbild ist, ist es wichtig, die zugrunde liegende Ursache zu diagnostizieren und zu behandeln, um die Schmerzen effektiv zu lindern und mögliche Komplikationen zu vermeiden. In vielen Fällen kann Lumbalgie durch konservative Therapien wie Schmerzmedikation, Physiotherapie oder Massagen behandelt werden. In schwereren Fällen kann eine chirurgische Behandlung notwendig sein, um die Ursache der Schmerzen zu beseitigen.

Sakroilitis: Entzündung der Iliosakralgelenke (ISG)
Sakroilitis ist eine Entzündung der Iliosakralgelenke, kurz ISG, die links und rechts zwischen dem Kreuzbein und den Beckenknochen sitzt. Sie werden deswegen auch Kreuzbein-Darmbein-Gelenke genannt. Eine andere Bezeichnung ist Sakroiliakalgelenke. Diese Gelenke haben eine wichtige Funktion bei der Stabilität und Beweglichkeit der unteren Wirbelsäule und des Beckens.
©iStock / Svitlana Hulko
Die Ursachen für Sakroilitis sind nicht vollständig geklärt. Die Entzündung tritt aber häufig zusammen mit anderen Erkrankungen wie Morbus Bechterew, Psoriasis-Arthritis oder reaktiver Arthritis auf. Genetische Komponenten können wie Umweltfaktoren ebenfalls eine Rolle spielen.
Sakroilitis: Symptome
Zu den Symptomen von Sakroilitis gehören Schmerzen im Bereich der Sakroiliakalgelenke oder des unteren Rückens, Steifigkeit und Bewegungseinschränkungen im Becken und in der Hüfte. In einigen Fällen kann es auch zu Entzündungen anderer Gelenke im Körper kommen.
Die Diagnose von Sakroilitis erfolgt in der Regel durch eine Kombination aus körperlicher Untersuchung, Anamneseerhebung und bildgebenden Verfahren wie Röntgen, CT oder MRT. Eine Blutuntersuchung kann auch durchgeführt werden, um Entzündungsmarker im Körper zu messen.
Die Behandlung von Sakroilitis hängt von der Ursache und dem Schweregrad der Entzündung ab. In leichten Fällen können konservative Therapien wie Schmerzmittel und Physiotherapie helfen. In schwereren Fällen müssen entzündungshemmende Medikamente oder Biologika verschrieben werden, um die Entzündung zu reduzieren. Und in sehr seltenen Fällen kann eine Operation erforderlich sein, um beschädigtes Gewebe zu entfernen oder das betroffene Gelenk zu stabilisieren.

©iStock / Rabizo

Spinalkanalstenose: Enge im Spinalkanal
Eine Spinalkanalstenose ist eine Verengung des Wirbelkanals, durch den das Rückenmark verläuft. Diese Verengung kann durch verschiedene Faktoren verursacht werden. Dazu gehören altersbedingte Veränderungen der Wirbelsäule, Bandscheibenvorwölbungen oder Bandscheibenprolaps, Arthrose der Wirbelgelenke oder Veränderungen der Bänder im Wirbelkanal.
©iStock / ChooChin
Spinalstenose: Taubheitsgefühl im Bein
Eine Spinalkanalstenose, Wirbelkanalstenose oder kurz Spinalstenose führt häufig zu Symptomen wie Rückenschmerzen, Taubheitsgefühl in den Beinen, Kribbeln oder Schwäche in den Beinen. In einigen Fällen können auch Probleme beim Wasserlassen oder Stuhlgang auftreten.
Die Diagnose einer Spinalkanalstenose erfordert in der Regel eine Kombination aus körperlicher Untersuchung, Bildgebung und weiteren diagnostischen Tests.

©iStock / AsiaVision

©iStock / Wavebreakmedia
Spinalkanalstenose-OP gegen Rückenschmerzen
Die Erfolgsaussichten einer Operation bei Spinalkanalstenose hängen von vielen Faktoren ab, einschließlich des Schweregrads der Stenose, des allgemeinen Gesundheitszustands des Patienten und des Vorhandenseins anderer Erkrankungen oder Komplikationen.
In der Regel kann eine Operation bei Spinalkanalstenose dazu beitragen, Schmerzen und neurologische Symptome wie Taubheit, Kribbeln oder Schwäche zu reduzieren. Insbesondere bei Patienten mit schweren oder fortschreitenden Symptomen kann eine Spinalkanalstenose-OP zu einer deutlichen Verbesserung der Lebensqualität führen.
Die Erfolgsrate der Operation variiert je nach Art der Operation. Minimal-invasive Verfahren wie die perkutane lumbale Dekompression haben eine höhere Erfolgsrate und eine kürzere Erholungszeit als offene Verfahren wie die lumbale Laminektomie. Die Gesamterfolgsrate für Operationen bei Spinalkanalstenose liegt bei etwa 70 bis 90 Prozent.

Rückenschmerzen: Corona-Folgeerkrankung?
Es gibt Berichte darüber, dass einige Patienten mit COVID-19 Rückenschmerzen haben. Eine Studie, die in der Zeitschrift „PLOS ONE“ veröffentlicht wurde, ergab, dass etwa 27 Prozent der Patienten mit COVID-19 über Rückenschmerzen berichteten. Möglicherweise kann eine durch das Corona-Virus ausgelöste Entzündung auch den Rücken in Mitleidenschaft gezogen haben.
©iStock / Phynart Studio
Rückenschmerzen könnten aber auch einfach durch längeres Sitzen oder Liegen während der Quarantäne entstanden sein. Vielleicht ist auch das eventuell schlechte Sitzmobiliar im Homeoffice schuld. Eine durch COVID-19 ausgelöste Stresssituation muss als mögliche Ursache ebenfalls in Betracht gezogen werden.

Gesunder Rücken: Bandscheiben, Lendenwirbelsäule & Co.
Aufrecht durchs Leben gehen ist nicht nur eine Sache der inneren Haltung. Wäre da nicht die spezielle Konstruktion des Rückgrats mit der doppelt S-förmigen Wirbelsäule als zentralem Bauteil, müsste sich der Homo Sapiens den größten Teil des Tages auf allen Vieren fortbewegen.
©iStock / tiero
Becken (Pelvis)
Das Fundament des Rückens verdankt seinen Namen seiner Form. Das Becken ist ein schüsselartiges Gebilde aus flachen, aber recht festen Knochen. Pelvis major und Pelvis Minor, großes und kleines Becken, liegen zwischen den Darmbeinschaufeln oberhalb der Beckeneingangslinie (Linea terminalis) und sind so etwas wie die Auffangschale für die Därme und andere lebenswichtige Organe. Mit den seitlich angelegten Hüftgelenkspfannen verbinden sie den Rücken mit den Beinen.
Im hinteren, offenen Bereich des Beckens sitzt als Verbindungsstelle der zwei Beckenhälften das Kreuzbein. Das Kreuzbein (Os sacrum) geht mit dem Becken an den beiden äußeren Rändern eine gelenkartige verzahnte Verbindung ein, die durch viele kleine Bänder gehalten wird. Diese Nahtstelle zwischen Becken und Kreuzbein bildet das Iliosakralgelenk (ISG), zu Deutsch Kreuzbein-Darmbeingelenk. Dieses Gelenk unterscheidet sich durch seine flächige und unsymmetrische Kontaktfläche deutlich von allen anderen Gelenken im menschlichen Körper. Über das Iliosakralgelenk werden die Beugung und Aufrichtung der Wirbelsäule gesteuert und auch nach unten auf die Hüftgelenke weitergeleitet.

Wirbelsäule (Columna vertebralis)

©CAT PRODUCTION
Über dem Kreuzbein beginnt die Wirbelsäule. Diese wird in drei größere Abschnitte unterteilt: Lenden-, Brust- und Halswirbelsäule, abgekürzt LWS, BWS und HWS. Diese drei Teile setzen sich zusammen aus fünf Lendenwirbelkörpern, zwölf Brustwirbelkörpern und sieben Halswirbelkörpern, die jeweils durch eine Bandscheibe oder Zwischenwirbelscheibe (Discus intervertebralis) getrennt werden.
Diese drei Hauptbestandteile sind wie drei übereinander angeordnete Zahnräder. Wird eines der Zahnräder nach vorne oder hinten bewegt, folgen die anderen automatisch. Das heißt, es lässt sich keiner der drei Abschnitte isoliert bewegen.
Im Bereich der Lendenwirbelsäule bildet der Rücken ein Hohlkreuz. Fakt ist: Das ist keine Krankheit, wie fälschlicherweise oft behauptet, sondern die natürliche und angeborene Form der LWS. Mit anderen Worten: Ein Leben ohne Hohlkreuz wäre kein erstrebenswerter Zustand. Die Wirbelsäule ist im gesunden Zustand gebogen wie ein doppeltes S. Das heißt, in der LWS ist sie hohl, im Bereich der Brustwirbel ist sie rund und in der Halswirbelsäule wieder hohl.
Weil die Wirbelsäule beim Springen, Laufen, Gehen und Sitzen viele Belastungen abfedern muss, ist sie so doppelt geschwungen und nicht korrekt gerade. So kann sie Stöße und Erschütterungen absorbieren. Wäre sie gerade wie ein Lineal, würde jede Erschütterung bei einem Sprung von der Treppe oder einem Fall auf die Füße das Gehirn gegen die Schädeldecke knallen lassen. Durch die nach hinten gerichteter Wölbung (Kyphose) der Brustwirbelsäule, die Vorwölbung (Lordose) der Lendenwirbelsäule und die Biegung der Lendenwirbelsäule gegen das Kreuzbein liegt der Schwerpunkt des Körpers über den Füßen und ermöglicht so eine stabile aufrechte Haltung.
Lendenwirbelsäule

©CAT PRODUCTION
Die Lendenwirbelsäule (LWS) sitzt oder balanciert auf einer eigens dafür vorgesehen Fläche des Kreuzbeins. Genauer gesagt auf einer Zwischenwirbelscheibe, die auf einem wiederum eigens dafür erbauten Plateau direkt auf dem Kreuzbein liegt. Die LWS besteht aus fünf Lendenwirbelkörpern, die relativ groß und klobig und – wie alle Wirbel – jeweils durch eine Bandscheibe voneinander getrennt sind.
Die Deckplatte des Wirbelkörpers ist die Auflagefläche für die Bandscheibe. Der Wirbelkörper hat als Anhängsel im hinteren Teil an jeder Seite zwei knöcherne Nasen, die Querfortsätze (Processus transversi), und eine noch dickere Nase am hinteren Teil, den Dornfortsatz (Processus spinosus). Diese Anhängsel bilden den sogenannten Wirbelbogen, mit einem geschützten Hohlraum für das Rückenmark.
Die Dornfortsätze lassen sich im Übrigen auch sehr gut ertasten, indem man den Rücken rund macht und dann die Finger durch die Kuhle in der Mitte der Wirbelsäule gleiten lässt. Man spürt dann immer wieder harte herausstehende Punkte. Das sind die Dornfortsätze.
Brustwirbelsäule

©CAT PRODUCTION
Der Lendenwirbelsäule folgen die zwölf Brustwirbelkörper. Die Wirbel der BWS werden abgekürzt mit TH1 bis TH12 (vom lateinischen Wort thorakal). Alle Wirbelkörper werden von unten nach oben kleiner. Das heißt, die zwölf Wirbel der Brustwirbelsäule sind schon etwas feiner als die der Lendenwirbelsäule. Zwischen dem zwölften und dem ersten BWS-Körper (gezählt wird von oben, das heißt, der zwölfte Brustwirbel ist dem Gesäß näher als dem Kopf) besteht schon ein deutlicher Größenunterschied.
Bei der BWS haben die Dornfortsätze eine andere Neigung, eher steil nach unten zeigend und einander überlappend. Sie lassen sich deswegen schwerer ertasten. Weiteres Unterscheidungsmerkmal: Die Brustwirbelsäule hat im Vergleich zur Lenden- und Halswirbelsäule keine freischwebenden Querfortsätze. Jeder der zwölf Querfortsätze der Brustwirbelsäue bildet seitlich mit einer Rippe eine Gelenkverbindung, die sogenannten Rippenwirbelgelenke oder Costovertebral-Gelenke. Durch die Anbindung an die Rippen und den Zusammenschluss dieser vorne am Brustbein ist der Bereich der Brustwirbelsäule der unbeweglichste Teil der Wirbelsäule. Dafür ist er aber auch nicht so verletzungsanfällig.
Die Rippen dienen übrigens unter anderem als Aufhängung für die Lunge und als Schutz für den menschlichen Motor, das Herz.
Halswirbelsäule

©CAT PRODUCTION
Wie viele Halswirbel hat eine Giraffe? Richtig: sieben. Praktisch alle Säugetiere haben sieben Halswirbel. Die Wirbel der HWS werden abgekürzt mit C1 bis C7 (vom lateinischen Wort cervikal). C7 ist also der siebte Halswirbel und getreu der Größentheorie der größte.
Die Halswirbelsäule ist im Vergleich zur Lendenwirbelsäule grazil und dünn. Der Zwischenraum zwischen den Gelenken ist sehr begrenzt, die Gelenkflächen sind sehr fein und steil übereinanderstehend angeordnet. Die Bandscheiben sind zart und klein, und die Nervenaustrittsöffnungen lassen dem Nerv nicht wirklich viel Spielraum wie noch in der Lendenwirbelsäule. Hinzu kommt, dass die ersten sechs Halswirbel, also C1 bis C6 noch eine Öffnung für eine der wichtigsten Blutadern im Körper beherbergen: die Kopfarterie oder Arteria vertebralis. Besonderheit der HWS: Zwischen ihrem ersten Wirbel, dem Atlas, und dem zweiten Halswirbel, dem Axis gibt es keine Bandscheibe.
Die Halswirbelsäule ist durch die feine Mechanik der beweglichste – aber auch der sensibelste und OP-technisch gesehen der am schwersten zu therapierende – Teil der Wirbelsäule. Ihre Stellung hat sehr großen Einfluss auf das Wohlbefinden und Schmerz durch die muskulären Verbindungen von Muskeln der Halsvorderseite sowie der Nackenmuskulatur. So ist die HWS oft mitverantwortlich für Kopfweh, Ohrengeräusche (Tinnitus), Sprachentwicklung, Schulter- und Kieferbeschwerden und noch einiges mehr. Eine gesunde Halswirbelsäule hat also großen Einfluss aufs allgemeine Wohlbefinden.
Bandscheiben

Ab dem 40. Lebensjahr hat fast jeder Deutsche mindestens einen Bandscheibenvorfall. Sie werden nur längst nicht alle bemerkt. Das vorweg für alle, die glauben, die Welt geht unter, wenn ein Bandscheibenvorfall diagnostiziert wird.
Die Bandscheibe hat die Form eines Diskus oder Eishockeypucks und zwei wichtige Aufgaben. Sie ist Stoßdämpfer der Wirbelsäule und Abstandhalter zwischen den Wirbeln. Die Bandscheibe besteht aus einem faserigen Ring, der fest mit dem darüber- und darunterliegenden Wirbelkörper verbunden ist und einem gallertartigen, fast flüssigen Kern. Die Bandscheiben sorgen dafür, dass bei ungleichmäßiger Belastung der Wirbelsäule – zum Beispiel beim Beugen – der Druck einigermaßen gleichmäßig verteilt wird. So schützen sie die Wirbelkörper vor ungleichmäßiger Abnutzung.
Die Bandscheibe ist ein Selbstversorger. Sie ernährt sich selbstständig über das richtige Verhältnis von Druck und Sog. Bekommt sie Druck, gibt sie Flüssigkeit ab. Druck allein übt bereits das Eigengewicht von Rumpf und Kopf aus, die über den Bandscheiben liegen. Wird die Wirbelsäule entlastet, saugt sie die abgegebene Flüssigkeit wie ein Schwamm auf. Das lässt sich täglich auch gut beobachten: morgens sind die Bandscheiben höher und mit mehr Flüssigkeit gefüllt, abends haben sie unter anderem durch den aufrechten Gang Wassergehalt verloren.
Facettengelenke

©CAT PRODUCTION
Jeder Wirbel besteht aus einem nach vorne gerichteten Wirbelkörper und einem zum Rücken gelegenen Wirbelbogen. Will man die einzelnen Wirbel wie Legosteine aufeinanderstapeln, dürfen die Facettengelenke nicht fehlen. Sie sind unerlässliche Helfer, die wie Puzzleteile ineinander haken und dadurch die Form der Wirbelsäule vorgeben. Diese Gelenke ermöglichen nicht nur das Beugen und Strecken, sie lassen auch eine Seitneigung und Drehung oder Rotation zu.

Rückenmuskulatur: Kraftvoll gegen Rückenschmerzen
Der muskulöse Oberkörper eines Triathleten signalisiert eine gesunde Rückenmuskulatur? Leider nicht. Zu sehen sind nur die oberflächlichen Muskeln. Unter ihnen, bei der tiefliegenden Muskulatur kann auch ein Triathlet trotz intensiven Schwimmtrainings Defizite haben. Das kann so weit führen, dass er trotz des offenbar gesunden Oberbaus muskulär bedingte Rückenschmerzen hat. Denn wer wie beim Schwimmen nur die oberflächlichen Muskeln trainiert, hat zwar einen optisch sehr attraktiven Rücken, den Wirbeln könnte trotzdem der Halt fehlen.
©iStock / Georgijevic
Die wichtigsten Muskelgruppen des Rückens:
Tiefliegende Rückenmuskulatur (autochthone Muskulatur)

Was die Wanten für einen Schiffsmast sind, ist die Rumpfmuskulatur für die Wirbelsäule. Insbesondere die tiefe Rückenmuskulatur (autochthone Muskulatur) spannt sich wie das Tauwerk eines Schiffes entlang der Wirbelsäule und sorgt für die nötige Stabilität und Entlastung. Die Muskeln sind mit bloßem Auge nicht zu sehen, denn sie werden von den darüber liegenden oberflächlichen Rückenmuskeln verdeckt.
Bei den tiefen Rückenmuskeln werden vier Muskelgruppen unterschieden:
- Rückenaufrichtemuskel > Der Musculus erector spinae reicht vom Becken bis zum Kopf und führt dabei in langen Muskelzügen die Wirbelsäule entlang.
- Querfortsatz-Dornfortsatz-Muskeln > Sie verbinden die Processus transversi (Querfortsätze) eines Wirbelkörper mit den Processus spinosi (Dornfortsätze) an einem oder mehreren oberhalb gelegenen Wirbeln.
- Zwischendornfortsatzmuskeln > Sie verlaufen zwischen den Processus spinosi (Dornfortsätze).
- Zwischenquerfortsatzmuskeln > Die Musculi intertransversarii ziehen von Querfortsatz zu Querfortsatz.
Die tiefen Rückenmuskeln können außerdem anhand ihres Verlaufs oder ihrer Länge in längs und quer verlaufende Muskeln sowie in kurze und lange Muskeln unterschieden werden.
Dabei liegen die Muskeln in mehreren Schichten übereinander, die kurzen unter den langen. Das ergibt ein kräftiges Muskelgeflecht, das die Wirbelsäule stabilisiert und Bewegungen in verschiedene Richtungen ermöglicht. Für rückwärtige und seitwärtige Neigungen sind die längs verlaufenden Muskeln zuständig, während die schräg verlaufenden Muskeln zusätzlich Drehbewegungen erlauben.
Ist die tiefe Rückenmuskulatur zu schwach ausgebildet, erhöht sich die Wahrscheinlichkeit für Verspannungen oder Rückenschmerzen. Eine trainierte autochthone Muskulatur stabilisiert die einzelnen Wirbel der Wirbelsäule und schützt Bänder, Sehnen sowie Gelenke vor Verletzungen und – besonders im Alter – vor Wirbelverschiebungen.
Oberflächliche Rückenmuskulatur
Wenn man an die Rückenmuskulatur denkt, kommt einem sofort der breite Rückenmuskel (häufig auch kurz Latissimus genannt) in den Sinn. Dieser Muskel sorgt, wenn er gut ausgeprägt ist, für die klassische V-Form des Oberkörpers. Ein breiter Rücken wirkt nicht nur sehr beeindruckend, er ist auch weniger anfällig für Verspannungen und Verletzungen. Bei den oberflächlichen Rückenmuskeln werden drei Gruppen unterschieden:
- Rumpf-Arm-Muskeln > verbinden den Rücken mit den Armen, z. B. breiter Rückenmuskel (Latissimus) und Kapuzenmuskel
- Rumpfgürtelmuskeln > zum Beispiel Rumpfgürtelmuskeln und Schulterblatthebemuskel
- Wirbelsäulen-Rippen-Muskeln > Sägemuskeln

Breiter Rückenmuskel (Musculus latissimus dorsi)

Der breite Rückenmuskel zieht sich von den Dornfortsätzen der unteren Brustwirbel und der Lendenwirbel sowie dem Kreuzbein dem Beckenkamm und den unteren Rippen zum Oberarm. Neben der Stabilisierung der Wirbelsäule können mit seiner Hilfe verschiedene Bewegungen durchgeführt werden: Seitwärtsneigung des Rumpfes, Heranziehen des Arms an den Körper und Rückführung des Arms auf den Rücken.
Beim Husten presst der Musculus latissimus dorsi den Brustkorb zusammen und ist dann in seinem vorderen Bereich gut zu tasten. Bei trainierten Menschen ist der Muskel bei kräftiger Anspannung deutlich zu erkennen.
Trapezmuskel (Musculus trapezius oder Kapuzenmuskel)
Der Trapezmuskel begrenzt die Nackenregion und erinnert in seiner dreieckig spitz auslaufenden Form an eine herabhängende Kapuze – daher auch der Name Kapuzenmuskel. Die einzelnen Fasern des Musculus trapezius reichen vom Hinterkopf und den Dornfortsätzen der Hals- und Brustwirbelsäule bis zu den seitlichen Enden des Schlüsselbeins sowie des Schulterdachs und -blattes. Der ‚Kapuzenzipfel‘ endet etwa auf Höhe der mittleren Brustwirbelsäule. Bei Menschen mit ausgeprägter Muskulatur zeichnet sich der Trapezmuskel oft gut sichtbar unter der Haut ab.
Der Kapuzenmuskel als oberflächlicher Rückenmuskel unterstützt die tiefen Rückenmuskeln dabei, die Wirbelsäule im Hals- und Brustwirbelbereich zu stabilisieren. Außerdem ermöglicht er es, die Schulterblätter zu bewegen, die Schlüsselbeine zu heben und den Kopf zu drehen.

©iStock / madigraphics

Bauchmuskulatur: Stark gegen Rückenschmerzen
Ein Six Pack ist nicht nur die Krönung eines durchtrainierten Körpers, gestählte Bauchmuskeln tragen auch zu einem stabilen Rücken bei. Die Bauchmuskeln wirken teils unterstützend, teils als Gegenspieler zu den Rückenmuskeln. Die Rückenmuskeln ermöglichen den aufrechten Stand. Als Gegenspieler beugen die Bauchmuskeln den Körper nach vorne.
©iStock / CareyHope
Eine Zusammenarbeit findet bei Seitwärtsneigungen und Drehbewegungen des Körpers statt. Dann unterstützt die Bauchmuskulatur die Arbeit der Rückenmuskeln. Dieses Zusammenspiel ist sehr wichtig. Die Körperhaltung ist immer ein Zusammenwirken von natürlicher Schwerkraft und der Spannung von Rücken- und Bauchmuskulatur. Bei der kombinierten Brust- und Bauchatmung sind ebenfalls sowohl Bauch- als auch Rückenmuskeln beteiligt. Weil dieses Zusammenspiel so wichtig ist, sollte jeder, der seine Rückenmuskeln trainieren möchte, auch immer etwas für die Bauchmuskulatur tun, damit sich kein Ungleichgewicht ergibt.
Fünf Muskeln bilden gemeinsam die Bauchmuskulatur.
Waschbrettbauch: Musculus rectus abdominis
Der Musculus rectus abdominis ist ein gerader Bauchmuskel, der sich mittig auf der Vorderseite des Bauches befindet. Er erstreckt sich vom Brustbein (Sternum) bis zum Schambein (Symphyse) und ist durch eine Bindegewebsstruktur, die sogenannte Linea alba, in zwei seitliche Bauchmuskeln geteilt. Der Musculus rectus abdominis ist umgeben von einer Hülle aus Sehnengeweben.
Der Musculus rectus abdominis ist für das Vorbeugen des Rumpfes zuständig und trägt zu dessen Stabilisierung bei. Der Muskel wird oft bei Bauchmuskel-Übungen wie Crunches und Sit-Ups trainiert, um die Bauchmuskulatur zu stärken und zu definieren. Bei schlanken und durchtrainierten Menschen ist das Ergebnis ein Waschbrettbauch. Ein starker Musculus rectus abdominis kann auch helfen, eine aufrechte Körperhaltung zu unterstützen und somit Rückenschmerzen zu vermeiden.

Äußerer schräger Bauchmuskel (Musculus obliquus externus abdominis)

Der Musculus obliquus externus abdominis ist der äußere schräge Bauchmuskel, der sich seitlich und vorn am Bauch befindet. Er gehört zu den äußeren schrägen Bauchmuskeln und verläuft schräg nach unten und vorne. Seine Sehnenansätze befinden sich am Brustbein, Rippenbogen, Darmbeinkamm und Leistenband.
Der Musculus obliquus externus abdominis ist für die Rotation, Seitwärtsbewegung und Vorbeugung des Rumpfes zuständig. Er unterstützt auch die Atmung, indem er die Rippenbögen während der Einatmung anhebt. Zusammen mit anderen Bauchmuskeln trägt er zur Stabilisierung des Rumpfes bei, was wichtig ist für eine gute Körperhaltung und zur Vermeidung von Rückenschmerzen.
Der Musculus obliquus externus abdominis wird oft im Rahmen von Bauchmuskel-Übungen trainiert, um die Bauchmuskulatur zu stärken und zu straffen.
Querer Bauchmuskel (Musculus transversus abdominis oder Transversus)
Der Musculus transversus abdominis ist ein tief liegender, querverlaufender Bauchmuskel, der sich zwischen dem Musculus rectus abdominis und den inneren schrägen Bauchmuskeln befindet. Er erstreckt sich seitlich vom Brustbein (Sternum) bis zum Schambein (Symphyse) und reicht auch bis zum unteren Rücken.
Der Musculus transversus abdominis ist für die Stabilisierung des Rumpfes zuständig. Er bildet eine Art inneres Korsett und unterstützt so die Wirbelsäule und das Becken. Er ist auch an der Atmung beteiligt, indem er während der Ausatmung hilft, indem er das Zwerchfell nach oben drückt.
Eine starke und gut trainierte Muskulatur des Musculus transversus abdominis kann helfen, eine aufrechte Körperhaltung zu unterstützen und Rückenschmerzen zu vermeiden. Er wird oft bei Bauchmuskel-Übungen wie Planks und Seitstütz trainiert, um die Stabilität des Rumpfes zu verbessern.


©iStock / madigraphics
Quadratischer / viereckiger Lendenmuskel (Musculus quadratus lumborum)
Der Musculus quadratus lumborum ist ein großer, flacher Muskel im unteren Rückenbereich. Er befindet sich zwischen dem Becken und den unteren Rippen und verläuft schräg nach unten und hinten.
Der Musculus quadratus lumborum ist dafür verantwortlich, den Rumpf seitlich zu neigen, zu drehen und zu stabilisieren. Er wird oft bei Rückenschmerzen untersucht, da er eine häufige Ursache für Beschwerden im unteren Rückenbereich sein kann.

Rückentraining zu Hause und bei Spezialisten
Vier von fünf Deutschen leiden mindestens einmal im Leben an ihrer Rückseite. Mal treten die Rückenschmerzen im Liegen auf, mal verursacht der alte Bürostuhl Rückenschmerzen, mal sind Gründe für Rückenschmerzen gar psychologischer Natur. Die Beschwerden kommen häufig urplötzlich und legen die Betroffenen kurzfristig lahm. Meist verschwinden sie aber wieder nach einiger Zeit von selbst.
©iStock / alvarez
Sind die Rückenschmerzen schlimm bis unerträglich, ist jeder Strohhalm willkommen und beim Bandscheibenvorfall wird zähneknirschend einer OP zugestimmt. Doch viele Eingriffe sind überflüssig, weil sie an den Symptomen rumdoktern, nicht aber die tatsächliche Ursache für die Kreuzschmerzen behandeln.
Sinnvoller ist es, in Absprache mit einem Rückenspezialisten, hohe Schmerzmittelkonzentrationen (keine Opiate) einzunehmen, um so eine zeitlich begrenzte bessere Trainierbarkeit der Rückenmuskulatur zu ermöglichen. Denn gezielte Rückenschmerzen-Übungen zum Aufbau der Muskulatur und Verbesserung der Beweglichkeit helfen nachweislich gegen Schmerzen im Rücken.
Kieser-Training gegen Rückenschmerzen
Kieser-Training ist eine Form des Krafttrainings, die auf wissenschaftlichen Erkenntnissen basiert und in speziell dafür eingerichteten Trainingsstudios ausgeübt wird. Es wurde vom Schweizer Orthopäden Werner Kieser entwickelt und zielt darauf ab, konkret einzelne Muskelgruppen zu stärken, um die Stabilität und Gesundheit des Bewegungsapparates zu verbessern.
Das Kieser-Training besteht aus einem speziell entwickelten Krafttrainingsprogramm, das mithilfe von Maschinen durchgeführt wird. Die Maschinen sind so konzipiert, dass sie eine isolierte Belastung der entsprechenden Muskulatur ermöglichen, ohne dass andere Muskelgruppen in die Übung einbezogen werden – für eine hohe Effektivität bei der Stärkung der Muskelgruppen.
Kieser-Training zielt darauf ab, die Muskeln zu kräftigen, um eine stabile Körperhaltung und sichere Bewegungsabläufe zu erreichen. Es soll dazu beitragen, den Rücken und die Gelenke zu entlasten, die Körperhaltung zu verbessern, die Körperstabilität zu erhöhen und die Gesundheit des Bewegungsapparates zu fördern. Das Training wird häufig von Menschen mit Rückenbeschwerden oder anderen muskulären Problemen durchgeführt, aber auch von Sportlern zur Leistungssteigerung und Verletzungsprävention.

©Kieser Training AG

©Liebscher & Bracht Schmerzfrei GmbH
Liebscher & Bracht
Liebscher & Bracht steht für Roland Liebscher Bracht und Dr. med. Petra Bracht. Das Bad Homburger Ehepaar hat vor mehr als 35 Jahren eine effektive und schnell wirksame Schmerztherapie entwickelt, die auf zwei Säulen beruht:
- Osteopressur, eine Technik, bei der Druck mit Fingern auf bestimmte Körperstellen sofort akute und starke Schmerzen nimmt. Gleichzeitig werden so Verspannungen von Muskeln und Bindegewebe gelöst.
- Dehn-Übungen, mit denen die Ursachen für Schmerzen langfristig bekämpft werden.
Ihre Erkenntnisse haben Liebscher und Bracht in mehreren SPIEGEL-Bestsellern festgehalten – darunter „Deutschland hat Rücken”, „Die Arthrose-Lüge” und „Intervallfasten”. Außerdem hat das Ehepaar im Laufe der Jahre mehrere Tausend Therapeuten ausgebildet, die erfolgreich überall in Deutschland mit der Liebscher & Bracht-Methode arbeiten.
Chiropraktiker bei Rückenschmerzen
Chiropraktiker haben sich auf die Diagnose und Behandlung von muskuloskelettalen Beschwerden, insbesondere im Bereich der Wirbelsäule, spezialisiert. Basierend auf seiner Diagnose kann ein Chiropraktiker verschiedene Techniken anwenden, um die Schmerzen zu lindern. Die häufigsten Behandlungsmethoden umfassen manuelle Manipulationen der Wirbelsäule, bei denen der Chiropraktiker durch präzise und gezielte Bewegungen Fehlstellungen oder Blockaden korrigiert, die Nerven- und Muskelspannung reduzieren und die Mobilität erhöhen können.
Zusätzlich zur manuellen Manipulation können Chiropraktiker auch andere Behandlungsmethoden anwenden, wie zum Beispiel Massage, Dehnungs- und Kräftigungsübungen oder Empfehlungen für eine Ergänzungstherapie wie Akupunktur oder Kälte- / Wärmetherapie.

©iStock / gorodenkoff

©iStock / vitapix
PRP-Behandlung (Platelet Rich Plasma) bei Rückenschmerzen
Bei einer PRP-Behandlung wird zunächst per Diskografie (röntgengestütztes Verfahren zur Darstellung der Bandscheibe) untersucht, ob die starken Rückenschmerzen tatsächlich von einer beschädigten Bandscheibe ausgehen. Dazu wird dem Patienten ein Kontrastmittel in den Bandscheibenkern gespritzt. Anhand dessen Verteilung kann der Arzt die Lage und die Situation der Bandscheibe genau beurteilen. Mithilfe dieser Untersuchung kann er unterscheiden, ob die Rückenschmerzen von der Bandscheibe herrühren – also diskogen sind – oder von einer Arthrose der Facettengelenke (Spondylarthrose) verursacht werden.
Erst dann beginnt die eigentliche Behandlung. Dabei werden dem Patienten 10 bis 20 Milliliter Blut entnommen. Das Blut wird in einer Zentrifuge aufbereitet und in seine Bestandteile zerlegt. So bleiben fünf Milliliter Plasmakonzentrat mit den Blutplättchen zurück, das sogenannte PRP (Platelet Rich Plasma). Dieses Konzentrat wird in die kranke Bandscheibe injiziert.
„PRP hat eine enorme entzündungshemmende Wirkung, die noch stärker ist als Kortison“, erklärt der Münchner Orthopäde Martin Marianowicz, der auch Vorstandsmitglied im World Institute of Pain ist. Die Organisation setzt sich für eine stärkere Verbreitung interventioneller und minimal-invasiver Schmerztherapien ein. Im Gegensatz zu Kortison werde PRP jedoch gut vertragen. Zusätzlich enthalte PRP Wachstumsfaktoren, die die Bildung von Gefäßen und Knorpelzellen anregen und Stammzellen stimulieren.
PRP ist sinnvoll bei allen Rückenproblemen, die durch degenerierte Bandscheiben (black disc) entstehen, aber auch bei Schäden an den Wirbelgelenken der gesamten Wirbelsäule wie dem Facettengelenksyndrom.
Hydrogel – nicht zu verwechseln mit Hyaluronsäure
Bei Hydrogel handelt es sich um Polymere, also winzige Fasern, die enorm viel Flüssigkeit binden können, „bis zum 20fachen ihres Volumens“ erklärt der Wirbelsäulenexperte Martin Marianowicz. Die Verabreichung von Hydrogel soll dünne und verkümmerte Bandscheiben aufquellen lassen. Dabei sei Hydrogel heute so intelligent aufbereitet, dass es Wasser aufnehmen und speichern, aber auch abgeben kann – ganz wie der natürliche Gallertkern der Bandscheibe.
Der eigentlichen Behandlung geht wieder die Diskografie voraus, erst danach setzt der Arzt die Polymerfäden unter Lokalanästhesie in den Gallertkern der Bandscheibe. Hydrogel wird eingesetzt bei Bandscheibenproblemen durch Degeneration, aber auch bei Bandscheibenvorwölbung oder gedecktem Bandscheibenvorfall (Längsband zwischen den Dornfortsätzen ist erhalten) soll Hydrogel helfen.

©iStock / Aneduard

©iStock / Wavebreakmedia
Interdisziplinäre multimodale Schmerztherapie (IMST)
Eine nachweislich effektive Methode ist die sogenannte interdisziplinäre multimodale Schmerztherapie, die IMST. Was sich wie ein Zungenbrecher ausspricht, ist Medizin de luxe. Statt an einzelnen Symptomen rumzudoktern, holt die IMST Experten aus ganz verschiedenen medizinischen Disziplinen als ein Team ans Krankenbett. Orthopäden und Neurologen, Schmerzmediziner und Psychologen, Ergo-, Kunst-, Theater- und Physiotherapeuten sowie speziell ausgebildetes Pflegepersonal arbeiten gemeinsam auf ein Ziel hin: dem Patienten einen normalen Alltag zu ermöglichen.
Letztendlich kann sich der Schmerz nur ändern, wenn der Betroffene etwas aus dem Therapieangebot macht, sprich: etwas an seinem Alltag ändert, zum Beispiel durch mehr Übungen gegen Rückenschmerzen oder mehr Pausen. Multimodale Therapien sind ambulant und stationär möglich in speziellen Therapiezentren (Rückenzentren, Universitätskliniken).
Rückenübungen im Alltag
Rückentraining im Alltag – um dauerhaft oder nachhaltig gesund zu bleiben, hilft es, sich von Anfang an ausreichend zu bewegen, statt sitzenzubleiben. Doch von einem Leben mit ausreichend Bewegung sind die Patienten, die zu Dr. Oliver Bachmann kommen, in der Regel weit entfernt. Als Leitender Arzt im Führungsteam des Rückenzentrums in der Asklepios Klinik Hamburg-St. Georg behandelt er viele Menschen, die das „Gefühl für ihren Körper verloren“ haben. Dr. Bachmann gibt es ihnen zurück. Vier Wochen dauert die Therapie, täglich fünf Stunden.
Ein hartes Programm, aber es hilft – auch nachhaltig. „70 Prozent unserer Patienten sagen auch nach einem Jahr noch, dass ihre Beschwerden deutlich zurückgegangen sind.“ Rückengymnastik lässt sich auch in den Alltag einbauen. Dr. Bachmann nennt Beispiele für Rückenschmerzen-Übungen für Zuhause:
- Häufig genutzte Gegenstände im Schrank ganz oben oder unten verstauen.
- Socken im Stehen und ohne Anlehnen anziehen.
- Den Korb beim Wäscheaufhängen auf dem Boden stehen lassen und alle Teile einzeln herausnehmen.
- Die Geschirrspülmaschine aus- und einräumen, ohne sich irgendwo abzustützen.
Rückenexperte Oliver Bachmann räumt bei der Gelegenheit auch gleich mit einem alten Vorurteil auf: „Wasserkisten dürfen nicht nur, sie sollten sogar aus dem Rücken und nicht aus der Hocke herausgehoben werden. Das ist ein gutes Training.“
Angst vor Kreuzschäden muss niemand haben. „So eine Bandscheibe hält 1,5 Tonnen aus“, sagt Dr. Oliver Bachmann. Das belege, so der Arzt, auch eine US-Studie mit Gewichthebern: „Pro Trainingseinheit heben die ungefähr vier Tonnen. Nach 1.000 Einheiten, was ja schon ganzen Güterzügen entspricht, gab es trotzdem nur 3,3 Verletzungen – und das waren zu 99 Prozent Muskel- und Sehnenzerrungen, keine strukturellen Bandscheibenschäden.“
Video-Tipps von Dr. Oliver Bachmann in einem Beitrag der Stiftung Gesundheitswissen. Vortrag von Dr. Oliver Bachmann: „Schmerz ist nicht gleich Schmerz“.

©iStock / endopack

Medizinisches Cannabis bei Rückenschmerzen
Prinzipiell sind die Nervenbahnen im Rückenmark in der Lage, Schmerzen selbstständig herunterzuregulieren. Dann verschwindet ein akuter Schmerz nach einer Weile wieder. Aus verschiedenen Gründen kann die körpereigene Regulation aber beeinträchtigt sein: Der akute Schmerz wird nicht gehemmt und stattdessen zum chronischen, also anhaltenden Schmerz. Forscher gehen davon aus, dass dieses Regulationssystem mithilfe von Cannabinoiden aus der Cannabispflanze wieder „funktionstüchtig“ gemacht und die Schmerzen gehemmt werden. Die genaue Therapieentscheidung ist aber immer davon abhängig, ob es sich um akute oder chronische Schmerzen handelt. Das gilt auch für die Behandlung von Wirbelsäulenschmerzen und Rückenschmerzen.
©iStock / belterz
Cannabis bei akuten und chronischen Kreuzschmerzen
Fehlt die natürliche Schmerzhemmung bei chronischen Schmerzen, wirken Cannabinoide hauptsächlich schmerzdämpfend. Bei akuten Schmerzen ist die natürliche Schmerzhemmung in der Regel jedoch intakt, sodass Cannabinoide die absteigenden, schmerzhemmenden Nervenbahnen blockieren würden. Infolgedessen kann es zu einer Überempfindlichkeit gegenüber schmerzhaften Reizen (Hyperalgesien) kommen. Der Schmerz würde dann noch verstärkt werden.
Kurzum: Die Wirkung der Cannabinoide im Rückenmark ist sehr komplex. Wenn die Cannabinoid-Rezeptoren im Rückenmark aktiviert werden, kann dies nicht nur das Blockieren der schmerzhaften Erregungsreize zur Folge haben. Unter bestimmten Umständen kann auch die gegenteilige Wirkung eintreten, so die Ergebnisse verschiedener Studien.

©iStock / Six_Characters

©iStock / TheCrimsonRibbon
Medizinisches Cannabis auf Rezept
Dass sich bei Kreuzschmerzen ebenso wie bei anderen schmerzhaften Krankheitsbildern durch medizinisches Cannabis eine wohltuende Wirkung erzielen lässt, wurde bereits in diversen Studien und Testberichten bestätigt. Auch in der Behandlung von Arthrose und dem Lendenwirbelsäulen-Syndrom (LWS-Syndrom oder Rückenschmerzen im Bereich der Lendenwirbelsäule) wurde die Heilpflanze bereits erfolgreich eingesetzt.
Eine Therapie mit medizinischem Cannabis zur Schmerzlinderung kann vom Hausarzt oder einem anderen Facharzt verschrieben werden, nur nicht von Zahnärzten (und Tierärzten). Im Fokus stehen Patienten mit chronischen Schmerzen, bei denen andere Behandlungen nicht, nicht mehr oder nicht mehr ausreichend anschlagen, und bei denen die Aussichten gut sind, durch eine Medikation mit medizinischem Cannabis ein Stück Lebensqualität zurück zu erhalten.
Die Therapiehoheit liegt immer bei dem behandelnden Arzt. Er entscheidet fallspezifisch, ob er ein Fertigarzneimittel (Kapseln, Mundspray oder Tropfen) oder ein Rezepturarzneimittel (Cannabisblüten oder -extrakt) verordnet. Viele Cannabis-Arzneimittel fallen unter das Betäubungsmittelgesetz (BtMG); es ist ein spezielles BtM-Rezept erforderlich. Eine Ausnahme stellt Epidiolex, ein reines CBD-Präparat ohne THC, dar. Dieses ist in der Apotheke gegen Vorlage eines normalen Rezepts erhältlich.
Werden getrocknete Cannabis-Blüten statt Extrakten zur Einnahme verschrieben, ist üblicherweise ein Inhalieren der Wirkstoffe angedacht. Bei der Inhalation mit einem Verdampfer (Vaporisator) werden die Cannabisblüten gezielt erhitzt und verdampft, meist zwischen 180 und 210 Grad Celsius.
Medizinisches Cannabis: Nebenwirkungen
Cannabis ist eine natürliche Heilpflanze. Bei einer Therapie mit Cannabinoiden kann es – wie bei jeder Gabe von Wirkstoffen – zu Nebenwirkungen kommen. Mögliche unerwünschte Sofort-Effekte von cannabinoidhaltigen Medikamenten sind zum Beispiel:
- Benommenheit / Schwindel
- Müdigkeit
- Mundtrockenheit
- Übelkeit
- Störungen der Aufmerksamkeit, der Wahrnehmung und des Denkens
- Stimmungsschwankungen
Nebenwirkungen, die bei regelmäßiger Einnahme von Cannabinoiden über mehrere Wochen oder Monate auftreten können, sind zum Beispiel:
- Beeinflussung von Gedächtnisfunktionen
- Beeinträchtigungen des Herz- und Kreislaufsystems
- Bewegungsbeeinträchtigungen
- Gewichtszunahme
- Lustlosigkeit
- Suchtentwicklung
- Verwirrtheit
Werden THC-haltige Cannabis-Präparate eigenommen, kann das Lenken von Fahrzeugen und Bedienen von Maschinen vorrübergehend eingeschränkt sein. Vor allem bei der Ersteinnahme zu Therapiebeginn, aber auch bei Entzug oder einer vergleichsweise starken Dosierung sollten Patienten besondere Vorsicht walten lassen.

©iStock / skynesher

Härtegrad Matratze und Schlafposition bei Rückenschmerzen
Der Härtegrad der Matratze ist genau wie die Schlafposition bei Rückenproblemen von entscheidender Bedeutung. Der Mensch verbringt durchschnittlich ein Drittel seines Lebens im Bett. Und eine zu weiche Matratze nimmt der Rücken ziemlich krumm.
©iStock / Charday Penn
Gesündeste Schlafposition: Rückenlage
Die Rückenlage gilt als eine der gesündesten Schlafpositionen. Beim Schlafen auf dem Rücken behält die Wirbelsäule ihre natürliche S-Form bei, sodass sich die Bandscheiben über Nacht von den Strapazen des Tages erholen können. Das entlastet den Körper und den Nacken. Durch die Entspannung des Körpers fördert diese Schlafposition zusätzlich die Tiefschlafphasen. Man schläft also insgesamt länger und besser.

©iStock / miodrag ignjatovic

©iStock / AndreyPopov
Was ist die richtige Matratze bei Rückenschmerzen?
Dass die Matratze Rückenschmerzen verursacht, ist keine Seltenheit. Die meisten Deutschen schlafen bevorzugt auf der Seite. Auch diese Position in der Seitenlage mit leicht gebeugten Knien unterstützt die Wirbelsäule dabei, in ihrer natürlichen Krümmung zu liegen. Voraussetzung ist eine möglichst punktelastische Matratze, die die Körperformen vor allem im Bereich der Schultern und des Beckens optimal unterstützt. Sie sollte dem Körpergewicht des Schläfers angepasst und weder zu weich noch zu hart sein. Ein geeignetes, nicht zu großes Kissen stützt die Kopf- und Halswirbelsäule ab.
Richtige Matratze, richtiges Kopfkissen oder Nackenkissen
Eine ausreichend große Liegefläche sorgt für die nötige Bewegungsfreiheit: Ein Einzelbett sollte mindestens einen Meter, ein Doppelbett 1,80 Meter breit sein. Das Bett sollte 20 Zentimeter länger sein als der größte Schläfer.
Eine gute Matratze ist punktelastisch, das heißt sie verteilt das Körpergewicht gleichmäßig und gibt an Schultern und Hüfte, wo der Auflagedruck am stärksten ist, nach. Am besten geeignet sind Latex-, Schaumstoff- oder Taschenfederkernmatratzen.
Schwere Schläfer brauchen härtere Matratzen als leichtere. Auf zu harten Matratzen können Schultern und Becken nicht genügend einsinken, zu weiche Matratzen unterstützen den Körper zu wenig. In beiden Fällen kann die Wirbelsäule nicht in ihrer natürlichen Form liegen. Dann sind Rückenschmerzen vom Schlafen programmiert.
Das Kopfkissen sollte die Halswirbelsäule gut stützen. Damit nur Kopf und Nacken aufliegen und nicht die Schulter, ist eine Kissengröße von 40 mal 80 Zentimeter zu empfehlen. Das richtige Kissen bei Rückenschmerzen? Bei Beschwerden der Halswirbelsäule eignen sich spezielle Nackenstützkissen.

©iStock / penyushkin

©iStock / Sevda Ercan
ISG-Blockade: Schlafposition
Bei einer ISG-Blockade, also einer Blockade der Iliosakralgelenke, ist es oft schwierig, eine bequeme Schlafposition zu finden. Allgemein lautet die Empfehlung, auf der Seite zu schlafen und ein Kissen zwischen den Knien zu platzieren, um die Wirbelsäule auszurichten und den Druck auf das Iliosakralgelenk zu verringern.
Manchmal hilft es, ein kleines Kissen unter den Bauch zu legen, um die Wirbelsäule zu unterstützen. Wer auf dem Rücken schlafen möchten, kann sich ein Kissen unter den Knien platzieren, um den Druck auf das ISG zu reduzieren.
Hexenschuss: Schlafposition
Beim Hexenschuss gilt wie bei einer ISG-Blockade: Es ist schwierig, eine einigermaßen schmerzfreie Schlafposition zu finden. Auch beim Hexenschuss empfiehlt sich als Schlafposition die Seitenlage mit einem Kissen zwischen den Knien. Rückenschläfer können sich ein Kissen unter die Knie legen. Das entlastet die Wirbelsäule.

©iStock / PeopleImages
FAQ
Diese Frage kann nicht eindeutig beantwortet werden, denn es gibt nicht „die“ eine Matratze bei Rückenschmerzen. So wie es verschiedene Arten und Ursachen für Rückenschmerzen gibt, gibt es im Handel auch unterschiedliche Matratzen-Modelle. Außerdem hat jeder Mensch andere Bedürfnisse. Wichtig ist, dass eine geeignete Matratze dem Körper die richtige Unterstützung sowie Komfort bietet, den Druck mindert und somit Schmerzen verhindert.
Es ist eine Frage der persönlichen Vorlieben, mit welchem Modell jeder am besten zurechtkommt. Im Allgemeinen haben sich Kaltschaum- und Viscoschaum-Matratzen bei Rückenschmerzen bewährt. Zu diesem Urteil kam etwa Stiftung Warentest. So gehört die Matratze „Emma“ mit dem Ergebnis von 1,7 (u0022GUT“/Test 10/2019) zu den besten jemals getesteten Unterlagen.
Die Kombination unterschiedlicher Schaumstoffe soll dem Anbieter zufolge für eine gute Anpassung an den Körper sorgen – und einen hohen Komfort bieten. Die Einteilung in sieben Zonen verspricht zudem das geeignete Maß an Unterstützung und Entlastung. Stiftung Warentest bestätigte der Matratze Emma, dass sie gut für jeden Körpertyp in jeder Lage geeignet ist.
@iStock / digitalskillet
Bei akut auftretenden Rückenschmerzen bringen Wärme (z. B. Wärmflasche, Kirschkernkissen oder Wärmepflaster) sowie entspannende und durchblutungsfördernden Übungen wie die Stufenlagerung rasche Linderung. Ein rezeptfrei erhältliches Schmerzmittel kann ebenfalls die Schmerzen betäuben und es dem Betreffenden erleichtern, sich zu entspannen und aktiv zu bleiben. Schmerzmittel sollten jedoch keinesfalls länger als zwei bis drei Tage eingenommen werden. Halten die Schmerzen weiter an, ist ein Arzt aufzusuchen.
@iStock / Yuri_Arcurs
Bei akut auftretenden und starken bis sehr starken Rückenschmerzen kann es sinnvoll sein, bis zu sechs Wochen unter ärztlicher Aufsicht starke Schmerzmittel zu nehmen. So kann erreicht werden, dass der Rücken nahezu schmerzfrei trainierbar ist. Bei konsequentem Rückentraining kann sich die kleine Muskulatur des Rückens signifikant verbessern. Infrage kommt beispielsweise eine Kombination aus Tramadol, Metamizol (z. B. Novalgin) und Ibuprofen.
@iStock / alvarez
Mit einer Spritze oder Kanüle werden bei der Periradikulären Therapie (PRT) schmerzlindernde Medikamente direkt dahin gespritzt, wo die Quelle der Qual liegt: in den Wirbelkanal oder an die betroffene Nervenwurzel. Den Weg der Nadel kontrolliert der Arzt mittels Röntgenstrahlen. Nur so kann die Spritze millimetergenau platziert werden. Dann leitet der Arzt Schmerzmittel sowie Kortison durch die Kanüle.
Das Schmerzmittel unterdrückt schon nach wenigen Minuten die Beschwerden. Das Kortison sorgt dafür, dass das gereizte Gewebe nach einer Weile abschwillt. Wie alle passiven Methoden hilft die Behandlung – wenn überhaupt – jedoch nur kurzfristig.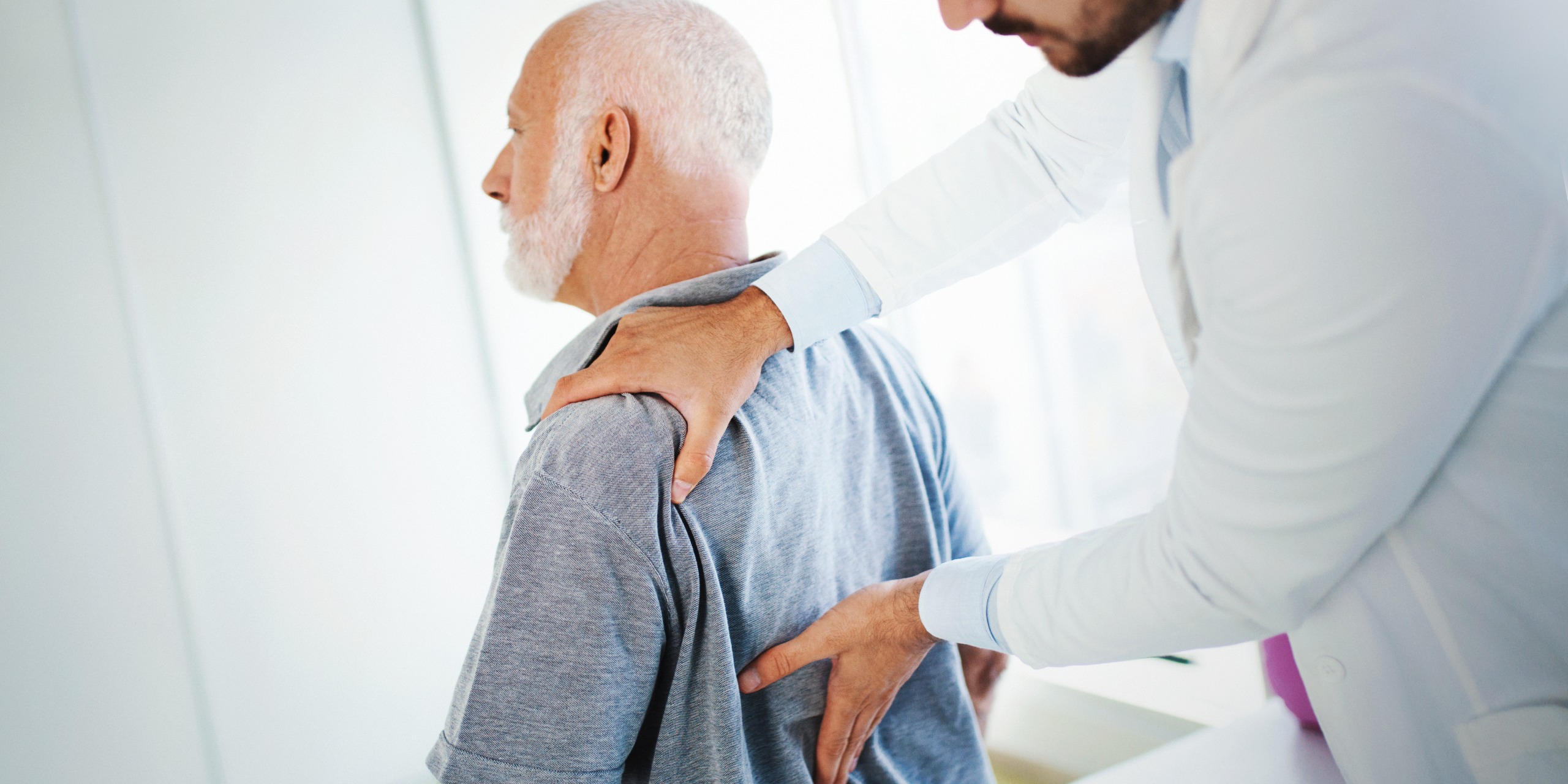
@iStock / gilaxia
Die PRT-Spritze (Periradikulären Therapie) ist eine Injektionstherapie mit Kortison und Schmerzmitteln. Sie lindert Beschwerden im Rücken höchstens für ein paar Wochen – und das auch nur, wenn tatsächlich eine Entzündung im Gelenk vorliegt. Gegen verschleißbedingte Schmerzen ist Kortison dagegen wirkungslos.
@iStock / PeopleImages
Tumoren der Wirbelsäule können sich durch massive lokale Schmerzen im Bereich von Nacken-, Brust- oder Lendenwirbelsäule bemerkbar machen. Darüber hinaus treten oft Lähmungen und / oder Gefühlsstörungen auf – je nach Lokalisation der Läsion (Gewebeschädigung) in Armen und Fingern, Beinen und Zehen oder im Rumpf. Besonders dringend (möglichst innerhalb von 24 Stunden nach Auftreten) müssen in diesem Zusammenhang Blasen- und Darmstörungen abgeklärt und behandelt werden.
@iStock / Tinpixels
Ein Osteopath konzentriert sich darauf, in einem manuellen Verfahren ohne Geräte und Medikamente Bewegungseinschränkungen sowie -blockaden als Ursache der Leiden aufzuspüren und zu beseitigen. Das gilt nicht nur für Patienten mit Rückenschmerzen, sondern auch für Menschen mit anderen Beschwerdebildern. Da der Osteopath zur Therapie ausschließlich die Hände einsetzt, heißt es osteopathische Manipulationstherapie, von Lateinisch ‚manus‘ für ‚Hand‘. Ziel ist es nicht, dass der Therapeut eine direkte Heilung bewirkt, vielmehr sollen die Selbstheilungskräfte des Körpers anregt werden.

@iStock / miniseries
Bei akuten Schmerzen hat sich die Stufenlagerung bewährt. Dabei legen Betroffene sich mit dem Rücken auf eine Decke auf dem Boden. Die Unterschenkel werden auf einem Hocker oder Stuhl abgelegt, sodass Hüft- und Kniegelenke etwa einen 90-Grad-Winkel bilden. Das Gesäß wird bis an den Hocker geschoben, damit die Lendenwirbelsäule flach auf dem Boden liegt. Diese Übung eignet sich gut für akute Schmerzen im unteren Rücken, etwa bei einem Hexenschuss, da sie die Bandscheiben entlasten und den Druck auf die Nervenwurzel mindern kann.
Hinweis: Steht kein Stuhl zur Verfügung, können die Füße auch im 90-Grad-Winkel gegen eine Wand gestellt werden.
@iStock / turk_stock_photographer
Wer bereits von Rückenschmerzen geplagt wird, schläft am besten in Rückenlage, denn so wird das Körpergewicht am gleichmäßigsten auf die Körperfläche verteilt. Um die natürliche Krümmung des Körpers aufrechtzuerhalten, kann man sich auch ein Kissen unter die Knie und ein aufgerolltes Handtuch unter den Rücken legen.
Wer nur auf der Seite einschlafen kann, sollte sich als zusätzliche Unterstützung ein Kissen zwischen die Knie legen. Menschen mit Schulterschmerzen sollten nach Möglichkeit nicht auf der Seite der schmerzenden Schulter schlafen. Die beste Position ist auch hier die Rückenlage. Wer auf der Seite der nicht schmerzenden Schulter schlafen möchte, platziert am besten ein großes Kissen auf Hüfthöhe und legt seinen Arm darauf ab, etwa so als würde er jemanden umarmen.
@iStock / Geber86
Rückenschmerzen in der Schwangerschaft sind keine Seltenheit. Die meisten Schwangeren nehmen an Gewicht zu und auch das Baby ist eine zusätzliche Last. Beides strapaziert Wirbelsäule und Muskulatur im Rücken, Bauch und Becken. Die wirksamste Maßnahme, um Rückenschmerzen in der Schwangerschaft vorzubeugen und auch zu lindern, ist: Bewegung, Bewegung, Bewegung.
Schon fest im Alltag verankerte Spaziergänge und regelmäßiges Treppensteigen können Beschwerden vorbeugen und lindern. Auch rückenfreundliche Sportarten wie Pilates, Yoga, Schwimmen, Walken oder Tanzen können helfen. Allerdings gilt bei allen Sportarten in der Schwangerschaft: lieber moderat statt intensiv.
Schwangere sollten ihre sportliche Betätigung mit dem Gynäkologen oder der Hebamme absprechen. Geben diese grünes Licht, steht dem Spaß an der Bewegung nichts im Wege.
@iStock / AsiaVision
Meldet sich der Rücken nach dem Essen schmerzvoll, ist meist eine falsche Körperhaltung am Esstisch der Auslöser. Aber auch zu große Portionen und hastiges Essen können auf den Magen schlagen und in den Rücken ausstrahlen. Manchmal verursachen auch Magen-Darm-Erkrankungen Rückenschmerzen. Sie werden dann statt im Bauchbereich im Rücken wahrgenommen.
@iStock / akinbostanci
Eine Ursache für Rückenschmerzen können Nervenschädigungen oder andere Beeinträchtigungen des Nervensystems sein. Häufig deuten die Symptome nicht direkt auf eine Nervenschädigung, zum Beispiel des Rückenmarks hin. Typisch für neurologisch bedingte Rückenschmerzen ist allerdings ein anhaltender, brennender Schmerz oder ein stechender Schmerz, der plötzlich auftritt. Der richtige Ansprechpartner in diesem Fall ist – nach Vorstellung beim und durch Überweisung vom Hausarzt – ein Neurologe, der die entsprechenden Untersuchungen einleiten kann. Er betrachtet die Form und Haltung des Rückens und prüft die Rückenmuskulatur sowie die Beweglichkeit der Wirbelsäule. Um auszuschließen, dass Nerven beeinträchtigt sind, führt er bei Bedarf auch neurologische Tests durch.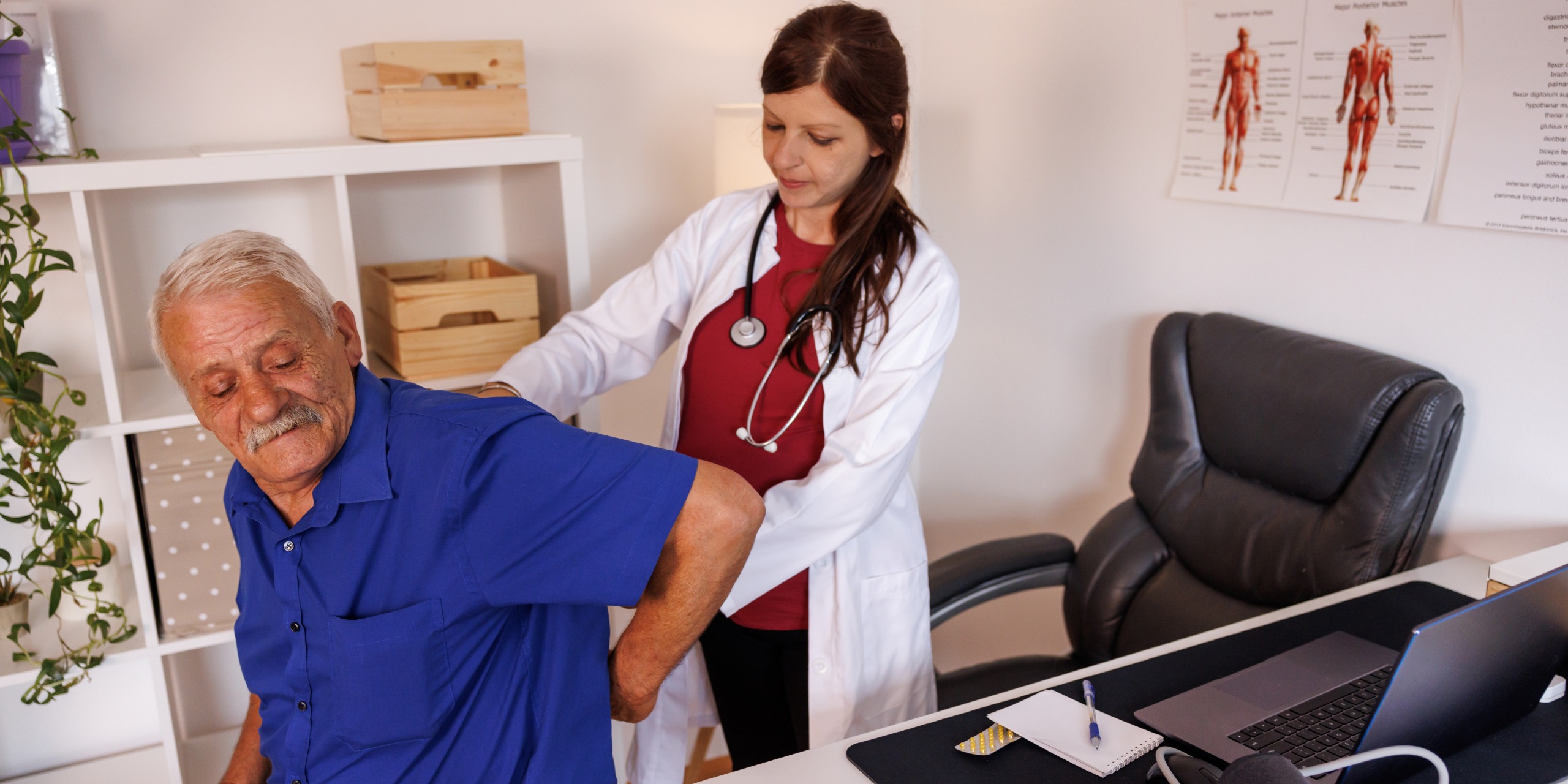
@iStock / bojanstory
Dieser Artikel beinhaltet lediglich allgemeine Informationen zu einem Gesundheitsthema und dient somit nicht der Selbstdiagnose, -behandlung oder -medikation. Er ersetzt keinesfalls einen Arztbesuch. Individuelle Fragen zu Krankheitsbildern dürfen unsere Redakteure nicht beantworten.
-https://www.cannaconnection.de/sorten/gorilla-glue
-https://www.tk.de/techniker/gesundheit-und-medizin/behandlungen-und-medizin/indikationeb-cannabis-medizin-2032610?tkcm=ab
-https://www.minimed.at/medizinische-themen/schmerz-narkose/cannabis-medizin-12-fragen/
-https://www.krankenkassenzentrale.de/wiki/cannabis#
-https://www.leafly.de/terpene-medizinischen-eigenschaften/
-https://hanfpflanze.org/genetik/cannabis-hybriden
-https://www.netdoktor.at/therapie/cannabinoide-chronische-schmerzen-7394083
-https://www.tk.de/techniker/gesundheit-und-medizin/behandlungen-und-medizin/indikationeb-cannabis-medizin-2032610?tkcm=ab
-https://www.hna.de/welt/cannabis-marihuana-depressionen-psychose-studie-kassel-hna-90072558.html
-https://www.deutsche-depressionshilfe.de/depression-infos-und-hilfe/depression-in-verschiedenen-facetten/suizidalitaet
-https://www.medmix.at/wirkung-von-cannabis-bei-patienten-mit-tourette-syndrom/?cn-reloaded=1
-https://www.leafly.de/morbus-crohn-colitis-ulcerosa-reizdarm-cannabis/
-https://www.kbv.de/html/cannabis-verordnen.php
-https://www.leafly.de/aerzte-cannabis-verschreiben/
-https://www.rbb-online.de/rbbpraxis/rbb_praxis_service/verschiedenes/cannabis-als-medizin.html
-https://www.patientenberatung.de/de/gesundheit/gesundheitsinformation/themenspecial-cannabis
-https://www.cannabis-aerzte.de/medizinische-cannabissorten/
-https://www.leafly.de/thc-oele-als-medizin/
-https://www.aerzteblatt.de/archiv/34138/Chronische-Schmerzen-Cannabis-verhindert-Schmerz-und-Spastik
-https://www.tk.de/techniker/gesundheit-und-medizin/behandlungen-und-medizin/darreichungsformen-dosierung-2032612?tkcm=ab
-https://www.pharmazeutische-zeitung.de/ausgabe-122017/fertigarzneimittel-bevorzugen/
-https://www.leafly.de/vorteile-der-oralen-einnahme/
-https://www.medcan.ch/de/medizin/36-einnahme
-https://www.apotheken-umschau.de/medikamente/beipackzettel/sativex-spray-zur-anwendung-in-der-mundhoehle-2258004.html
-https://www.pharmawiki.ch/wiki/index.php?wiki=Cannabis-Mundspray
-https://www.tk.de/techniker/gesundheit-und-medizin/behandlungen-und-medizin/nebenwirkungen-akut-langfristig-2032616?tkcm=ab
-https://www.bussgeldkatalog.de/kiffen-autofahren/
-https://www.heise.de/tp/features/Mindert-Cannabis-wirklich-die-Arbeitsleistung-5999392.html
-https://www.mywaybettyford.de/suchtkompendium/cannabis-entzug/
-https://cannabisrx.de/herstelllung
-https://www.onmeda.de/drogen/hanf_cannabis_haschisch-anbau-und-konsum-1863-3.html
Bildquelle Titelbild: ©iStock.com / Lacheev
Disclaimer
Die Inhalte der mediorbis-Artikel werden mit größtmöglicher Sorgfalt recherchiert und umgesetzt. Wir bemühen uns, die Informationen aktuell, inhaltlich korrekt und vollständig anzubieten. Dennoch ist das Auftreten etwaiger Fehler nicht auszuschließen. Eine Haftung für die Richtigkeit, Vollständigkeit und Aktualität kann daher trotz sorgfältiger Prüfung nicht übernommen werden. mediorbis übernimmt insbesondere keinerlei Haftung für eventuelle Schäden oder Konsequenzen, die durch die direkte oder indirekte Nutzung der angebotenen Inhalte entstehen. Hinweise und Korrekturen nehmen wir gerne entgegen; mailen Sie an mrb@mediorbis.de.
